Les parasites protozoaires humains appartiennent à des organismes constitués d’une seule cellule. En parasitant le corps humain, les protozoaires entraînent des protozoonoses, qui ont parfois des conséquences très dangereuses, voire mortelles.
Classement
Il existe 4 classes de protozoaires :
- Flagellés (Leishmania, Giardia, Trichomonas, Trypanosomatidae) ;
- sporozoaires (coccidies, plasmodium paludéen);
- ciliés (balantidies);
- sarcodes (amibe).
Flagellés
Leishmanie
La leishmanie conduit à la leishmaniose, qui se manifeste par des lésions de la peau (leishmaniose cutanée) ou des organes internes (leishmaniose viscérale).
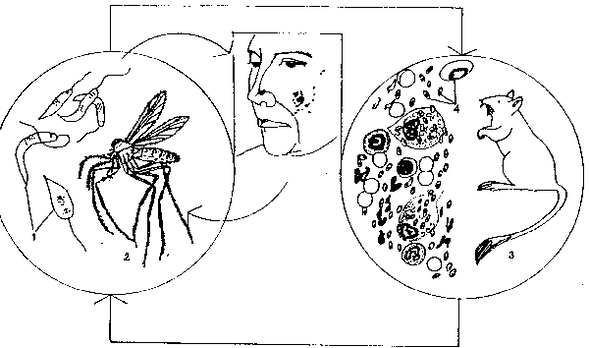
La leishmaniose est transmise par les moustiques. Ils sont infectés lorsqu'ils sucent le sang d'une personne ou d'un animal malade. L'agent pathogène pénètre dans le corps humain après une piqûre de moustique.
La pertinence des leishmanioses s'explique par le fait qu'elles compliquent l'évolution de l'infection par le VIH, représentant des maladies associées au VIH.
Dans la leishmaniose cutanée (ulcère de Pendine), la leishmanie pénètre dans la peau humaine, où elle se multiplie ensuite. L'inflammation se développe avec la mort des tissus et la formation d'ulcères. Il existe deux types de leishmaniose cutanée : urbaine et rurale.
Avec la variété urbaine, l'infection provient de personnes et de chiens infectés. Pendant la période d'incubation, aucun changement ne se produit dans le corps humain. Ensuite, un nodule brunâtre (leishmaniome) se forme à l'endroit de la piqûre de moustique. Il grandit avec le temps. Après 5 à 10 mois, un ulcère rond se forme sur le site du leishmaniome. La durée de la maladie est de 1 à 2 ans.
Dans la variété rurale, l'infection se produit par les gerbilles, les gaufres. La durée de la période d'incubation est de 1 semaine à 2 mois. Le début de la maladie est aigu. Les leishmaniomes, semblables à un abcès, se forment sur la peau du visage, des bras et des jambes. Des ulcères de forme irrégulière, au contenu purulent, se forment dans les premières semaines de la maladie. La guérison survient au bout de 2 à 4 mois avec formation d'une cicatrice. La maladie dure jusqu'à six mois.
Avec la leishmaniose viscérale, l'infection du corps provient d'une personne malade, d'un chien ou d'un animal sauvage. La période d'incubation dure environ 3 à 6 mois. La maladie se manifeste progressivement. Une faiblesse, un malaise, de la fièvre, une hypertrophie de la rate et du foie surviennent. La peau devient cireuse, vert pâle ou foncée. Des troubles de l'activité du cœur, des glandes surrénales et des reins apparaissent.
Diagnostic :
- Détection d'agents pathogènes dans des frottis du contenu des ganglions lymphatiques, de la moelle osseuse et de la rate ;
- Tests cutanés à la leishmanine. Sous forme cutanée, ils sont positifs 6 à 8 semaines après la guérison. Sous la forme viscérale, les tests sont négatifs ;
- ELISA est la méthode la plus précise pour diagnostiquer la forme viscérale.
Un traitement hospitalier pour la leishmaniose est effectué. Il est nécessaire d'isoler ces patients des autres patients pour éviter l'apparition d'infections secondaires. Une alimentation équilibrée s’impose, car les patients sont épuisés.
La prévention comprend l'élimination des terriers de rongeurs, la capture des chiens errants, l'euthanasie des animaux infectés par la leishmaniose et l'extermination des sites de reproduction des moustiques.
Giardia
Giardia conduit à la giardiase. Ils parasitent le corps humain au niveau de l’intestin grêle et de la vésicule biliaire. Deux formes d'existence sont possibles : mobile (végétative) et immobile (kyste).
L'infection est possible en consommant des légumes, des fruits, de l'eau contaminée par des kystes, ainsi que par des mains et des ustensiles ménagers non lavés.
Une fois dans le corps humain, Giardia vit dans l'intestin grêle, irritant sa muqueuse. Une formation accrue de gaz, des douleurs abdominales et des nausées apparaissent. Les selles deviennent instables (la constipation alterne avec la diarrhée). Les enfants sont plus souvent infectés.
Diagnostic : détection de Giardia dans les selles ou le contenu duodénal, anticorps dirigés contre eux dans le sang.
Prévention : hygiène personnelle, laver les légumes et les fruits avant de manger, tuer les mouches.
Trichomonas vaginalis
Trichomonas vaginalis entraîne une inflammation du système génito-urinaire - trichomonase. La voie de transmission de l’infection est dans la plupart des cas sexuelle. L’infection domestique (par le partage d’articles d’hygiène ou de linge de lit avec un patient) est rare. La transmission à une fille nouveau-née par une mère infectée est possible. La maladie peut évoluer de manière chronique.
La trichomonase chez la femme se manifeste par une vaginite accompagnée d'écoulements caractéristiques, de démangeaisons et de brûlures dans le vagin.
Chez l'homme, elle se manifeste par une urétrite accompagnée de petits écoulements muqueux.
Diagnostic : détection de trichomonas dans les frottis.
Les deux partenaires sexuels sont traités ; les contacts intimes sont exclus pendant la période de traitement.
Médicaments utilisés :
- comprimés pour administration orale;
- comprimés vaginaux;
- suppositoires vaginaux;
- antiseptiques.
Prévention : hygiène intime, utilisation d'un préservatif.
Sporozoaires
Ils forment des spores. Les sporozoaires vivent dans divers tissus et cellules du corps. La fièvre, l'anémie et la jaunisse sont des symptômes caractéristiques de l'infection par les sporozoaires.
Coccidies
Les coccidies provoquent la toxoplasmose chez l'homme (congénitale et acquise, aiguë et chronique). Vous pouvez être infecté par des chats.
Dans la forme congénitale, la mort intra-utérine de l'embryon, la mort du nouveau-né due à une septicémie ou (chez les survivants) des lésions du système nerveux (démence) et des yeux se produisent.
La forme aiguë acquise se manifeste comme le typhus (avec élévation de la température, hypertrophie du foie, de la rate) ou avec une prédominance de troubles du système nerveux (convulsions, paralysie).
La forme chronique se manifeste par une augmentation de la température jusqu'à des niveaux subfébriles, des maux de tête, une hypertrophie des ganglions lymphatiques et du foie et une diminution des performances. Dommages possibles aux yeux, au cœur et au système nerveux.
Il peut y avoir une évolution latente de la toxoplasmose.
Le diagnostic est réalisé par la détermination des anticorps dans le sang.
Le traitement n’est le plus souvent pas nécessaire. Les femmes enceintes et les nouveau-nés sont traités pour éliminer les symptômes aigus.
Pour les patients présentant une infection concomitante par le VIH, un traitement obligatoire de la toxoplasmose est effectué lorsque le niveau de cellules immunitaires protectrices (CD 4) descend en dessous de 200.
La prévention comprend le respect des normes sanitaires lors des soins aux animaux, de la transformation des produits et des tests de toxoplasmose chez les femmes enceintes.
Plasmodium du paludisme
Conduit au paludisme, qui se manifeste par des crises de fièvre, une destruction des globules rouges, une hypertrophie du foie et de la rate.
Variantes du paludisme :
- 3 jours ;
- 4 jours ;
- tropical;
- Ovalépaludisme.
La source de l'infection est une personne malade et le porteur est une femelle moustique du paludisme.
L'infection se produit par une piqûre de moustique, lorsque les plasmodes pénètrent dans le corps avec la salive. Avec le sang, ils atteignent le foie, où se déroule leur première étape (tissulaire) de développement. Ensuite, ils pénètrent dans la circulation sanguine et pénètrent dans les globules rouges. C'est ici que se déroule la deuxième étape (érythrocytaire) du développement. Ensuite, la destruction des globules rouges se produit et des plasmodes sont libérés dans le sang, ce qui se manifeste par une crise de fièvre.
Le diagnostic repose sur la détection de parasites dans des frottis sanguins.
Si nécessaire, effectuez un traitement symptomatique.
Prévention – lutte contre les moustiques du paludisme.
Méthodes :
- moustiquaires aux fenêtres et portes;
- utilisation de répulsifs;
- traitement des réservoirs.
Ciliés
Balantidium
Provoque une balantidiase. Parasite le gros intestin. Forme un kyste. L'infection survient lorsqu'un kyste est avalé. La principale source d’infection humaine est le porc, porteur de la maladie. Les ciliés conduisent à la formation d’ulcères sur la paroi intestinale. Cela se manifeste par une clinique caractéristique de la dysenterie amibienne (selles molles contenant du sang).
Le diagnostic repose sur la détection de l'agent causal de la maladie dans les selles.
Traitement : antibiothérapie. Prévention de la balantidiase : respect des normes sanitaires par les travailleurs des usines de transformation de viande et des fermes.
Sarcodacées
Amibe dysentérique
L'amibe dysentérique provoque l'amibiase, une maladie similaire à la dysenterie. Peut former des kystes, entraînant des ulcères dans le gros intestin.
Le diagnostic repose sur l'identification de la forme tissulaire de l'amibe dans les selles.
Le traitement est effectué en milieu hospitalier à l'aide de médicaments : médicaments antiprotozoaires, antibiotiques tétracyclines.
Pour prévenir la maladie, il est nécessaire de respecter les règles d'hygiène personnelle.













